
Sintesi
La sostenibilità ambientale, non riguarda solo i consumi energetici e l’inquinamento prodotto dall’utilizzo dei combustibili fossili, ma anche le emissione di gas ad effetto serra (la “carbon footprint”) associata ad ogni attività umana. Questo riguarda anche gli ospedali, tutti i servizi sanitari e i consumi farmaceutici. Per questi ultimi, oltre all’impronta carbonica, occorre aggiungere anche il rischio associato all’inquinamento dell'ecosistema dovuto ai farmaci e loro metaboliti riversati nell'ambiente.
L’impronta carbonica
Quando si parla di sostenibilità ambientale, generalmente si pensa ai consumi energetici e all’inquinamento prodotti dai combustibili fossili utilizzati nella produzione industriali, per il riscaldamento domestico o per la mobilità. E’ certamente così, ma dobbiamo aggiungere molto altro.
La misura che esprime il totale delle emissioni di gas ad effetto serra è stata definita “carbon footprint” ovvero l’impronta carbonica, espressa generalmente in tonnellate di CO2 equivalente, associate direttamente o indirettamente alla produzione di un bene, di un servizio o di ogni altra attività umana finalizzata ad adattare l’ambiente alle nostre esigenze e per migliorare la qualità della vita.
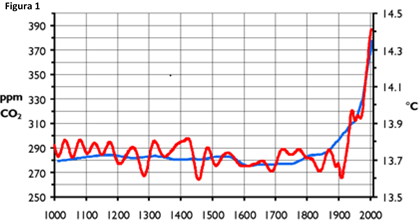
Tutto questo però influisce anche sui cambiamenti climatici che stanno caratterizzando i nostri tempi. Infatti se osserviamo le serie storiche delle registrazioni delle temperaure ambientali medie del globo edelle misurazioni dei livelli di CO2 (Figura 1), si evidenzia un andamento parallelo di CO2 e temperature, pressochè lineari fino al 1900 per poi crescere ed impennarsi negli ultimi 50 anni.
La carbon footprint è quindi un parametro consolidato di grande importanza ed utilità in quanto permette di valutare e quantificare gli impatti emissivi in materia di cambiamenti climatici nei vari settori dell’attività umana, ma anche utile per monitorare l'efficienza ambientale ed energetica delle strutture.
In questa prospettiva, qual’è il contributo che ospedali e servizi sanitari determinano nel complesso sull’impronta carbonica totale?
 Non ci sono dati italiani, ma ci sono i risultati di alcune revisioni sistematiche su ricerche pubblicate, relative a diversi paesi (Inghilterra, Stati Uniti, Canada, Grecia, Spagna, Australia, Polonia, ecc.), che evidenziano come gli ospedali e i servizi sanitari nel complesso, siano responsabili di una quota variabile tra il 3% (dato inglese) e l’8% (dato americano) dell’impronta carbonica totale per questi paesi. La stima per l’Italia dovrebbe collocarsi probabilmente, all’nterno di questa forbice.
Non ci sono dati italiani, ma ci sono i risultati di alcune revisioni sistematiche su ricerche pubblicate, relative a diversi paesi (Inghilterra, Stati Uniti, Canada, Grecia, Spagna, Australia, Polonia, ecc.), che evidenziano come gli ospedali e i servizi sanitari nel complesso, siano responsabili di una quota variabile tra il 3% (dato inglese) e l’8% (dato americano) dell’impronta carbonica totale per questi paesi. La stima per l’Italia dovrebbe collocarsi probabilmente, all’nterno di questa forbice.
Ma che cosa determina l’impronta ecologica dei servizi sanitari?
Innanzitutto le strutture e la loro efficienza, le movimentazioni, la climatizzazione, gli esami diagnostici effettuati (laboratori e diagnostica per immagine), i prodotti farmaceutici utilizzati (farmaci e gas medicali), i trasporti (pazienti e forniture), i rifiuti prodotti, ecc.
Calcolare l’impronta ecologica di ospedali e servizi sanitari è quindi possibile. I risultati dovrebbero servire a sensibilizzare le istituzioni, i cittadini e gli operatori sanitari a cercare di ridurre questa impronta con interventi sull’efficientamento delle strutture, sulla organizzazione e sul miglioramento dei processi di cura e di assistenza anche come consumo di risorse. La misurazione dei progressi ottenuti come impatto sull’impronta ambientale, dopo i cambiamenti introdotti, potrà consentire la verifica della bontà delle scelte implementate. Il mondo sanitario, consapevole delle pesanti conseguenze sulla salute associate dei cambiamenti climatici, dovrebbe essere in prima linea nell’individuare le azioni capaci di arrestare o perlomeno frenare il progressivo riscaldamento terrestre. Registriamo invece uno scarso interesse da parte dei medici e del personale sanitario verso queste tematiche, come se in ambito sanitario non ci fosse nulla da fare e che i problemi dell’ambiente riguardassero altri, nella errata convinzione che tutto ciò che si fa nella sanità sia egualmente utile, appropriato ed eseguito in modo sostenibile.
L’impronta ambientale dei farmaci
L’impronta carbonica dei farmaci è stata rilevata in alcune pubblicazioni, nell’ambito del calcolo dell’impronta complessiva per i servizi sanitari. I farmaci, contribuirebbero per il 18 - 25% del totale dell’impronta carbonica dei servizi sanitari. Si tratta quindi dei farmaci utilizzati all’interno degli ospedali, ma anche quelli assunti dai pazienti/cittadini a domicilio. Nel computo dell’impronta carbonica, entravano le fasi di ricerca, la produzione, la distribuzione, la somministrazione/assunzione e lo smaltimento dei farmaci inutilizzati o escreti dai pazienti nelle acque fognarie. Particolare rilevanza nel contributo sull’impronta carbonica assumono qui i farmaci inalatori, per l’azione del propellente e i gas terapeutici (soprattutto anestetici).
Ma per i farmaci non è sufficiente soffermarsi solo sull’impronta carbonica: infatti il loro contributo all’inquinamento ambientale è molto più profondo e complesso. Come ben sappiamo i farmaci e i loro derivati idrosolubili prodotti dal metabolismo vengono eliminati con le urine, mentre le molecole più lipofile o quelle meno idrosolubili vengono elimanate con le feci. Entrambe finiscono comunque negli scarichi fognari dove vengono convogliate ai depuratori, oppure riversate direttamente nelle acque superficiali. Trattandosi generalmente di piccole molecole, anche i sistemi di depurazione normali riescono a rimuovere solo una piccola parte di queste sostanze.
Residui di vari tipi di medicinali (ormoni, antitumorali, antidepressivi, antibiotici, etc.) sono stati rilevati in acque superficiali, sotterranee, acqua potabile, suolo, aria e biota in tutto il mondo, Italia compresa. Le concentrazioni nelle acque, seppur nell’ordine di nanogrammi o microgrammi per litro, possono costituire un rischio per il biota o per le persone. Non si conoscono affatto i possibili effetti di lungo termine anche a bassa esposizione, visto il rilascio continuo, e la conseguente esposizione continua dell’ambiente acquatico e indirettamente delle persone.
Esistono evidenze consolidate sui danni negli animali in conseguenza dell’importante bioaccumulo nei pesci, segnalato globalmente con l’osservazione di fenomeni di femminilizzazione dei pesci maschi ad opera di 17β-estradiolo e 17α-etinilestradiolo, derivanti da trattamenti contraccettivi o terapie sostitutive ormonali. Ricordiamo la moria di un notevole numero di avvoltoi per l’impatto negativo estremo del diclofenac (da allevamenti di bestiame) sui reni di questi animali.
Uno studio su scala globale dell'inquinamento da farmaci è stato effettuato su campioni provenienti da 258 fiumi del mondo, che rappresenta l'influenza ambientale di 471,4 milioni di persone in 137 regioni geografiche. I campioni sono stati ottenuti da 1.052 località in 104 paesi (che rappresentano tutti i continenti). I principi attivi rilevati più frequentemente erano carbamazepina, metformina, sulfametossazolo, propranololo, loratadina, amitriptilina, verapamil, ecc. Le concentrazioni di almeno un principio attivo nel 25,7% dei siti di campionamento erano maggiori delle concentrazioni considerate sicure per gli organismi acquatici (PNEC).
In un altro studio, questa volta italiano, effettuato dal Mario Negri, sono state analizzate le acque dei fiumi che percorrono l’area Milanese, le acque fognarie prodotte dalla città di Milano e le acque delle falde da cui si estraggono le acque potabili. Parte del carico di inquinanti derivava dai depuratori che contribuivano a ripulire le acque reflue prima del loro scarico nell’ambiente ma solo parzialmente e molti inquinanti, in particolare i farmaci, le droghe e i prodotti chimici utilizzati per la cura della persona, rimanevano nelle acque trattate ed erano riversati in canali e fiumi con ripercussioni sugli ecosistemi. Altre fonti di inquinamento, erano inoltre gli scarichi diretti delle attività zootecniche ed industriali. L’analisi ha rilevato la presnza di una ottantina di sostanze, tra cui farmaci di largo impiego come antibiotici (11), oncologici (3), antinfiammatori (5), broncodilatatori (2), farmaci del SNC (3), gastrointestinali (2), diuretici (2), estrogeni (3), ipolipemizzanti (4), cardiovascolari (2), ecc. Le concentrazioni erano espresse in ng/litro e in alcuni casi risultavano superiori quelle considerate sicure per gli organismi acquatici.
Il caso particolare degli antibiotici
Come abbiano visto dai lavori citati, la presenza di antibiotici nelle acque reflue e di superficie è un riscontro abituale. Per la salute umana, preoccupa soprattutto questa esposizione ambientale ad antibiotici e sostanze con proprietà antibatteriche, antivirali o disinfettanti che possono creare resistenza antimicrobica. Gli antibiotici, accumulandosi in acqua e suolo, possono danneggiare la struttura ed il funzionamento delle comunità microbiche. Gli effetti sono rappresentati, a breve termine, da azioni battericide e batteriostatiche con scomparsa di alcune popolazioni microbiche e del loro funzionamento ecologico; a lungo termine (effetto indiretto), dallo sviluppo di batteri resistenti agli antibiotici.
Lo sviluppo di resistenza batterica ai farmaci antimicrobici è un problema globale e rappresenta oggi una delle principali minacce emergenti per la salute umana. Si stima un’incidenza di 131 (113-149) infezioni per 100.000 abitanti ed una mortalità attribuibile di 6,44 (5,54–7,48) decessi per 100.000 abitanti. I maggiori oneri sanitari (> 400 DALY per 100.000 abitanti) sono in Italia (10.762 decessi attribuibili).
Istituzioni e autorità regolatorie
Questi aspetti sono ben noti anche alle autorità istituzionali e regolatorie che da oltre un decennio hanno iniziato ad approfondire queste tematiche che hanno portato al consolidamento di una nuova disciplina l’Ecofarmacovigilanza (EPV) che l’OMS definisce come: "le attività di rilevazione, valutazione, comprensione e prevenzione degli effetti negativi legati alla presenza dei prodotti farmaceutici nell'ambiente”.
I principi che ispirano l'Ecofarmacovigilanza sono divenuti, specie in Occidente, parte integrante della normativa regolatoria che disciplina la ricerca, la produzione, lo sviluppo e lo smaltimento dei farmaci, grazie alla crescente consapevolezza e sensibilità verso un tema di grande rilevanza per la salute del pianeta. Infatti la UE, con la Direttiva 2004/27/EC del Parlamento e del Consiglio Europeo, ha imposto alle
aziende farmaceutiche di presentare una valutazione del rischio ambientale come parte della domanda di autorizzazione all’immissione in commercio.
EMA e Aifa, sono coinvolte nell’applicazione dei protocolli previsti per la valutazione dei rischi ambientali dei nuovi farmaci prima di concedere l’autorizzazione alla loro immissione in commercio.
I risultati di tali valutazioni sono però influenzati da diversi fattori come le dosi, il metabolismo, la biodegradabilità, la concentrazione ambientale e l'ecotossicità del farmaco. È anche difficile, sulla base di studi di tossicità acuta, prevedere il potenziale pericolo cronico di un medicinale in concentrazioni sub-acute. Per tale ragione esistono margini per l'elaborazioni di modelli più complessi ed efficaci in grado di ridurre l'incertezza relativa all'impatto ambientale dei farmaci e alla loro ecotossicità. L'Italia sta fornendo un contributo fondamentale all'elaborazione di questi algoritmi.
Come si può ridurre l’impronta ambientale dei trattamenti farmacologici?
Per raggiungere questo obbiettivo, occorrerà intervenire su tutti i processi che concorrono a determinarne il rischio ambientale, attraverso un approccio basato sulla ecofarmacovigilanza, dalla progettazione di farmaci verdi, all’utilizzo della chimica verde (o sostenibile), allo sviluppo di prodotti biodegradabili, alla minimizzazione delle emissioni industriali, all'educazione all'uso razionale dei farmaci, al miglioramento delle pratiche di prescrizione, alla gestione e smaltimento dei farmaci inutilizzati fino al trattamento degli scarichi. Sono fasi che richiedono una sensibilizzazione della società nel suo complesso che interviene attraverso le istituzioni, i decisori pubblici e privati, le autorità sanitarie nazionali e regionali, il personale medico e sanitario, fino al singolo cittadino/paziente.
In particolare gli interventi più significativi potrebbero riguardare i seguenti punti.
- Prevedere interventi economici a sostegno della messa a punto di processi produttivi innovativi di Green Pharmacy, nei quali il rispetto dell’ambiente è una caratteristica imprescindibile del processo di produzione. Incentivare processi di produzione dei farmaci verdi, cioè progettati da zero per avere un impatto minimo sull’ambiente.
- Oggi, pur essendo obbligatoria la valutazione del rischio ambientale dei farmaci, questo riguarda solo i nuovi farmaci commercializzati nella Unione Europea, che rappresentano meno del 10% nel complesso dei farmaci disponibili per la prescrizione o acquistabili direttamente in Farmacia. Occorre pertanto procedere ad una rivalutazione dei farmaci esistenti, con la necessaria gradualità, senza compromettere la tutela della salute, incentivando la sostituzione dei farmaci più impattanti sull’ambiente, con analoghi più ecocompatibili.
- Ottimizzare le confezioni farmaceutiche con la quantità di dosi necessaria in funzione delle indicazioni, per ogni tipo di farmaco, da definire in fase di registrazione in accordo con Aifa.
- Garantire l'individuazione e la comunicazione dei rischi e degli impatti ambientali identificati dopo la commercializzazione dei farmaci, con politiche di controllo postmarketing efficaci.
- Promuovere l’uso sostenibile e responsabile del farmaco, con progetti formativi mirati ai medici, ai farmacisti ed alla popolazione.
- Migliorare l’appropriatezza nella prescrizione quali-quantitativa da parte dei medici e di quelli suggeriti dai farmacisti.
- Regolamentare ed incentivare l'applicazione delle norme che già prevedono la restituzione e il riutilizzo dei farmaci non utilizzati da parte dei cittadini ( n. 244/2007 art. 2, commi 350, 351, 352), almeno per le confezioni integre e per le molecole che non presentano criticità di conservazione, per un loro riutilizzo il più ampio possibile sia nelle nostre strutture sanitarie sia da distribuire ai paesi in difficoltà.
- Sostenere campagne di educazione per il possibile riutilizzo e il corretto smaltimento dei farmaci scaduti o non più utilizzati.
- Dotare tutti gli ospedali, dove l’uso dei farmaci è elevato e vengono somministrate classi particolarmente tossiche, di sistemi tecnologicamente più avanzati per la depurazione dei reflui, prima del loro conferimento nella rete fognaria comune.
- Finanziare progetti innovativi per migliorare le procedure di trattamento delle acque reflue negli impianti di depurazione per la rimozione di piccole molecole organiche.
C’è molto da fare e poco tempo a disposizione, se vogliamo almeno rallentare la corsa verso il punto di non ritorno. Certamente le scelte di maggior impatto dovranno essere fatte dalle istituzioni, ma è altrettanto importante che ciascuno nell’ambito delle proprie competenze professionali in ambito sanitario e farmaceutico, inserisca l’impatto ambientale delle proprie scelte, come elemento inscindibile nella cura/tutela del cittadino/paziente.
Bibliografia
- L’impronta ecologica delle strutture e dei servizi sanitari https://www.quotidianosanita.it/allegati/allegato6478469.pdf
- Eckelman MJ, Sherman J. Environmental impacts of the U.S. health care system and effects on public health. PLoS ONE 2016;11(6): e0157014
- Eckelman MJ, Sherman JD, MacNeill AJ. Life cycle environmental emissions and health damages from the Canadian healthcare system: An economic-environmental-epidemiological analysis. PLoS Med 2018;15(7):e1002623
- Malik A, Lenzen M, McAlister S, McGain F. The carbon footprint of Australian health care. Lancet Planet Health 2018;2: e27 –35
- Approccio strategico dell'Unione europea riguardo all'impatto ambientale dei farmaci.
https://ec.europa.eu/transparency/regdoc/rep/1/2019/IT/COM-2019-128-F1-IT-MAIN-PART-
PDF - Study on the environmental risks of medicinal products. FINAL REPORT. Executive Agency for
Health and Consumers 12 December 2013.
https://ec.europa.eu/health//sites/health/files/files/environment/study_environment.pdf - Tyler CR, Jobling S . Roach, Sex, and Gender-Bending Chemicals: The Feminization of Wild Fish in
English Rivers. BioScienceDecember 2008 / Vol. 58 No. 11. - Pharmaceutical pollution of the world’s rivers - Proceedings of the National Academy of Sciences (PNAS) 14/2/22. https://www.pnas.org/doi/10.1073/pnas.2113947119
- Sara Castiglioni et alt. Mass balance of emerging contaminants in the water cycle of a highly urbanized and industrialized area of Italy. IRCCS – Istituto di Ricerche Farmacologiche “Mario Negri”, Department of Environmental Health Sciences.
- Sales of veterinary antimicrobial agents in 31 European countries in 2018.
https://www.ema.europa.eu/en/veterinary-regulatory/overview/antimicrobial-
resistance/european-surveillance-veterinary-antimicrobial-consumption-esvac#annual-report-on-
sales-of-veterinary-antibiotics-section
